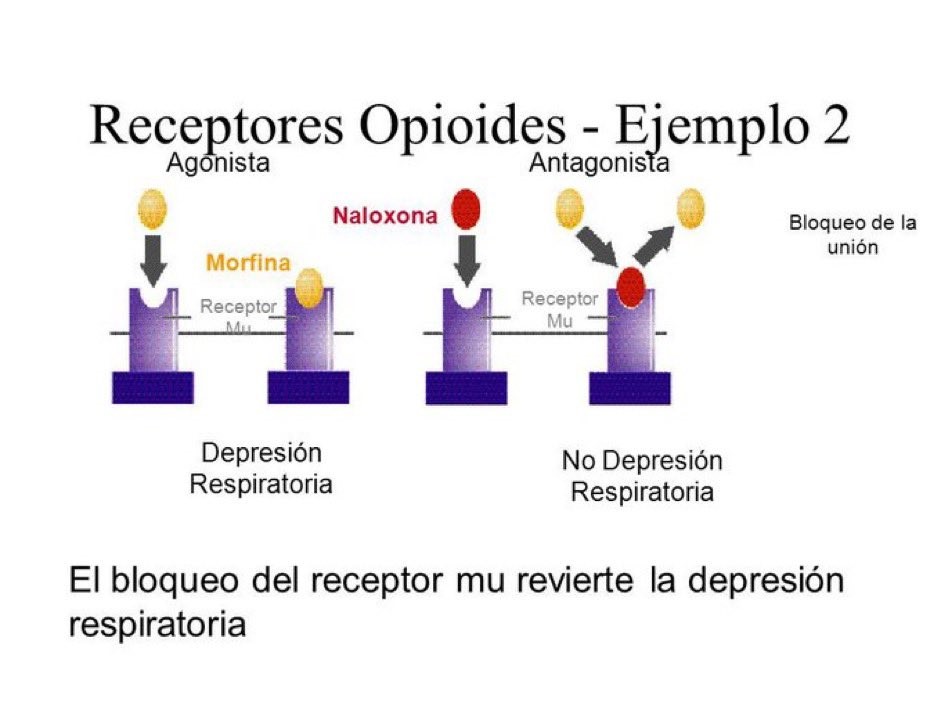
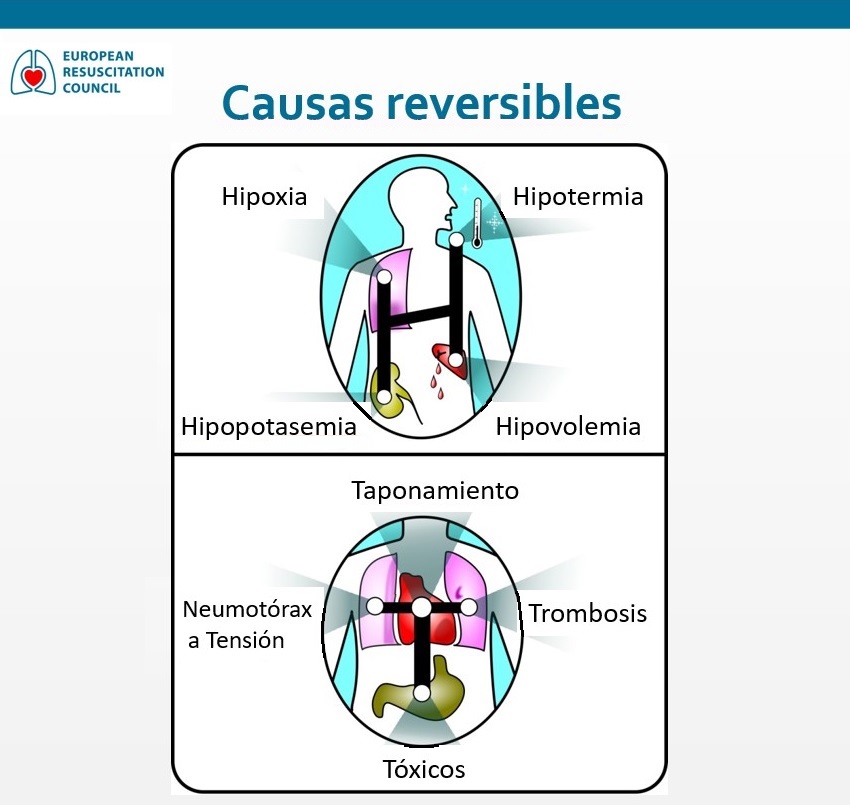
La profesión médica es algo que normalmente se elige pensando en ayudar o atender a otros. La salud nos afecta a todos y sólo por estar vivos tenemos un conocimiento de lo que es, así como de sus fluctuaciones, que se producen cada día a lo largo de la vida.
Esta experiencia es suficiente como ser humano, como ciudadano, pero no cómo técnico-experto que demanda un conocimiento mucho mayor, que se adquiere de una forma concentrada en instituciones formativas acreditadas.

En nuestro país y en muchos otros, esta instrucción es una formación superior que se imparte en las universidades o instituciones semejantes y para llegar a ello es necesario una educación básica, una educación avanzada o bachillerato, y posteriormente, unos estudios universitarios superiores.
En España, además, existe una formación superespecializada para médicos, para cuyo acceso se requiere realizar una prueba de nivel (examen del MIR) que acredita, selecciona y distribuye a los aspirantes en los diversos centros u hospitales acreditados igualmente.
Nuestro sistema de formación es un sistema basado en la equidad, en la justicia y en el mérito para su acceso, de forma que si alguien quiere formarse en una especialidad muy solicitada, como pudiera ser la Dermatología, necesita obtener una nota en esa evaluación superior a otro que prefiera una especialidad menos demandada.
Merced a los acuerdos que el Gobierno de España ha suscrito con los gobiernos de otras naciones, a este examen se pueden presentar licenciados o egresados médicos de muchos países que hayan obtenido la homologación de su título de Medicina general y así pueden convertirse en especialistas con un título español.
Desde hace muchos años venimos escuchando la demanda creciente de médicos, especialmente en algunos ámbitos y especialidades, y el aumento progresivo de las plazas de formación para tratar de dar respuesta al aumento de las necesidades y a la jubilación de las generaciones de profesionales que han sostenido nuestra Sanidad en las últimas décadas.

Sin embargo, también venimos asistiendo al intento de acortar esos caminos o modificar la forma de acceder a las competencias profesionales que acreditaban a los titulados españoles por rutas alternativas.

No solo es legítimo, sino que es necesario para el sostenimiento de nuestra Sanidad que si no tenemos la capacidad de dotarnos de profesionales por nuestro sistema, tratemos de encontrarlos en otros países, aunque se debe reclamar que su formación cumpla los necesarios estándares de calidad para ser equiparable a la nuestra, pero se debe ofrecer, igualmente, la agilidad para que los trámites no se conviertan en un laberinto administrativo sin fin.

Cuando escuchamos que las competencias de médicos especialistas pueden obtenerse con ligeros cambios normativos y crear una especie de “puerta de atrás” para la cobertura de la demanda asistencial, nos genera enorme preocupación, no sólo como médicos, sino como usuarios de unos servicios de enorme responsabilidad, que requieren formación y experiencia acreditadas.

Sería de agradecer que los responsables de tales decisiones analizaran los pros y contras con serenidad y evitaran atajos o cortar por lo sano en momentos de apretura electoral. Una formación, asesoramiento y acreditación suficiente también sería de agradecer por parte de los responsables de esas decisiones, evitando poner en peligro la continuidad de nuestra maltrecha Sanidad y el buen nombre de sus excelentes profesionales
El acceso a una acreditación cuando este es desde el exterior tiene algunos enlaces de interés que pueden ser útiles y que recojo a continuación. En octubre de 2022, se publicó en el BOE el Real Decreto 889/2022 de 18 de octubre
(https://www.boe.es/boe/dias/2022/10/19/pdfs/BOE-A-2022-17045.pdf).
Este decreto regula la homologación y convalidación de estudios extranjeros con el grado español de Medicina, introduciendo cambios en el procedimiento de homologación previos. Es la Subdirección General de Títulos, Convalidaciones y Homologaciones, dependiente del Ministerio de Educación de España, el organismo responsable.
Los trámites de homologación están en la Sede Electrónica del Ministerio de Universidades. Y puede seguirse su proceso desde la Sede Electrónica del Ministerio de Universidades. Los documentos necesarios se aportarán en este enlace:
https://universidades.sede.gob.es/login
Documento de identidad y nacionalidad del solicitante, expedido por las autoridades competentes del país de origen o de procedencia. Título cuya homologación se solicita o de la certificación acreditativa de su expedición y, en su caso, de la correspondiente traducción oficial.
Certificación académica de los estudios realizados para la obtención del título, en la que consten, la duración oficial en años académicos del plan de estudios seguido, las asignaturas cursadas y duración en horas o créditos ECTS (europeos) y, en su caso, de la correspondiente traducción oficial.

Declaración responsable en la que la persona interesada manifieste la veracidad de los datos que aporta, así como de estar en posesión de la documentación original requerida en el procedimiento solicitado. Acreditación de la competencia lingüística necesaria para el ejercicio en España de la correspondiente profesión regulada.
Todos los documentos que se aporten deberán ser oficiales y estar expedidos por las autoridades competentes para ello, y en su caso legalizados por los convenios internacionales y diplomáticos, en las Embajadas o Consulados de España, Ministerios de Educación del país de origen o Ministerios de Asuntos Exteriores del país donde se expidieron los documentos
La duración de los trámites suele ser corta para la aceptación de la solicitud y larga para la resolución del caso, unos seis meses.

(Todos estos datos resumidos de varias fuentes siempre es conveniente conformarlos en las fuentes originales y seguir de manera escrupulosa el procedimiento)
Así, si alguien quiere ejercer la Medicina en España tiene abierta esta vía, tediosa pero formal, de acreditar y homologar su formación anterior y conseguir la posibilidad de completarla entre nuestras fronteras. En el futuro serán necesarios muchos profesionales sanitarios y toda ayuda será insuficiente.