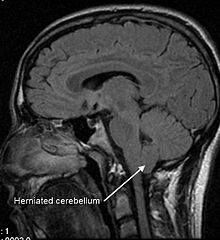
La Malformación de Arnold-Chiari es la alteración anatómica de la base del cráneo: las dimensiones de los huesos del cráneo y las membranas meníngeas no se ajustan al contenido (cerebelo, amígdalas, tronco cerebral), saliéndose dichas estructuras de su lugar natural y comprimiéndose.
Este desajuste se denomina herniación, afecta al cerebelo y tronco del encéfalo, que se desplazan a través del foramen magnum hasta el canal cervical, pudiendo producir siringomielia e hidrocefalia.

Es un defecto congénito que se desarrolla con la persona, que puede detectarse casualmente en una exploración en la infancia en pacientes asintomáticos, o bien tras iniciarse síntomas no siempre específicos.
Como en muchas otras investigaciones, la descripción de la enfermedad y su remedio fue un proceso coral de varios autores que quedaron en un segundo plano o incluso en el olvido.
John Cleland en 1883 describió una anomalía congénita inusual del tallo cerebral con elongación de la médula, afectación del cuarto ventrículo y del vermis inferior.
Posteriormente Hans Chiari, hijo de un afamado ginecólogo austriaco, describió dos tipos de malformación del tronco cerebral: una, con afectación de las amígdalas cerebelosas y sin deformación medular; y otra, con extensión caudal del tallo cerebral, cerebelo y prolongación del vermis inferior por el canal cervical.
El segundo tipo fue reconocido como Malformación «Arnold-Chiari» por otros autores en 1907, y se corresponde con la descrito previamente por Cleland. La inclusión de Arnold quizá fuera excesiva, porque sus escritos hacían referencia a otros cuadros con una relación colateral. De esta descripción quedó fuera Cruveilhier, profesor francés de anatomía, que también realizó trabajos en el mismo sentido.
El síntoma más frecuente es el dolor, tanto en la cabeza como en el cuello, junto a vértigo, alteraciones visuales (visión borrosa) y auditivas (zumbidos de oídos), debilidad, fatiga, alteraciones en la coordinación motora y otros signos de síndrome cerebeloso.
La enorme variabilidad, el inicio progresivo y silente durante la adolescencia, pueden retrasar el diagnóstico, atribuyendo a rasgos de personalidad lo que es una alteración anatómica. También puede tener una aparición abrupta en un esfuerzo o hiperextensión cervical.
El diagnóstico se confirma mediante una resonancia nuclear magnética (RNM) y precisa una evaluación detallada, dada la gran diversidad en los niveles de severidad anatómica y sintomática.
Debido a estas circunstancias, los pacientes de MAC suelen seguir un pequeño calvario de incomprensión, falta de atención, diagnósticos no completamente atinados, tratamientos sintomáticos poco eficaces, estigmatización social y, en el mejor de los casos, diagnóstico acertado y tratamiento quirúrgico paliativo.
Esta patología, como otras enfermedades crónicas, afecta a toda la esfera vital del paciente, altera sus expectativas vitales, el desarrollo de sus actividades de educativas, laborales, de ocio, etc. Puede afectar significativamente o incluso impedir el desempeño normal de una actividad y generar un rechazo social, tildándose de simuladores o personas poco comprometidas con una actividad.
El diagnóstico precoz, el seguimiento y la cirugía en su caso pueden corregir el curso de la enfermedad, pero sin resolverla completamente, normalizando en gran medida la vida de estas personas, ahora bien, es necesaria la sospecha diagnóstica por parte de paciente, familiares y terapeutas.

El paciente que ha dado lugar a esta historia acude a nuestra Unidad de Dolor tras años de seguimiento por cefalea crónica tratada con multitud de analgésicos. Con 36 años y funcionario de profesión, recordaba esa sensación de dolor, con fotofobia, inestabilidad, sensación de cansancio y pérdida de habilidad en los momentos álgidos del cuadro de cefalea.
Refería que los cuadros se habían hecho progresivamente más frecuentes en los últimos años, habiendo acudido a sus médicos de atención primaria, traumatólogos, rehabilitadores, neurólogos, oftalmólogos, otorrinos y especialistas en dolor.

Disponía de multitud de pruebas de imagen: radiografías, tomografías, resonancias de cabeza y cuello, etiquetadas de no significativas y había recibido tratamientos farmacológicos, bloqueos analgésicos de nervios occipitales, epidurales, facetas cervicales, toxina botulínica con escaso éxito y duración limitada en el tiempo.
Su relación con los fármacos se encontraba en el límite de la eficacia y al borde del abuso, con enorme repercusión en su relación personal y absoluta incapacidad para su actividad laboral.
Para nosotros, como para el resto de los compañeros, era un paciente complejo, resistente a los tratamientos y con un enorme cortejo psico-social asociado a la patología.
A raíz de un cuadro de vértigo severo que le produjo un ingreso en urgencia y la realización de una nueva resonancia, se evidenció una incipiente siringomielia no presente en pruebas previas. La revisión detallada de esta prueba y muy detallada de las anteriores permitió el diagnóstico de la Malformación, que parecía haber progresado.
A partir de este hallazgo, la sucesión de evaluación, propuesta de neurocirugía, intervención y seguimiento posterior se precipitaron en el tiempo, azuzados por la necesidad del paciente de aferrarse a una esperanza y, también por nuestra parte de encontrar una vía resolutiva de alivio para un paciente abocado al intento de implante de estimulador casi como última alternativa analgésica.
Tras la cirugía el paciente mejoró espectacularmente. Sus cefaleas se redujeron en frecuencia e intensidad; la inestabilidad y fatiga casi desaparecieron; y se pudo reincorporar a su trabajo, siguiendo unas estrictas recomendaciones de dedicación y adaptación ergonómica. Por último, su actitud general frente a la vida y a sus problemas, cambiaron, pasando de “ver la botella medio vacía a medio llena”.
Las patologías crónicas y el dolor en particular no son siempre bien entendidas. Algunos cuadros sintomáticos, como la fibromialgia, las cefaleas o estas malformaciones de “Cleland-Cruveilhier-Chiari-Arnold”, precisan formación para tener la sospecha diagnóstica, trabajo en equipos multidisciplinares, tenacidad y, cómo no, suerte.

Un diagnóstico y tratamiento acertados producen una cascada de acontecimientos positivos que devuelven el sentido a la vida de los afectados y justifican nuestra dedicación profesional.





Excelente.
Me gustaLe gusta a 1 persona