Si padece una condición de dolor crónico como la artritis o la fibromialgia, es muy probable que, con la llegada del otoño, perciba que sus síntomas aumenten. No es una idea suya. Es una realidad que vemos constantemente en la consulta. Se preguntará y con razón: «¿Por qué, si me cuido, me duele más ahora?».

La respuesta no es sencilla, pero sí comprensible. No es una sola causa, sino la suma de varios factores que, como las piezas de un puzzle, encajan para explicar este empeoramiento estacional. Hoy quiero hablarles de dos de los más importantes: el cambio climático en sí y la alteración que supone el cambio de hora.


Recuerde la metáfora que tanto usamos: su cuerpo es como un coche. Un coche que, con los años y los kilómetros, ha desarrollado sus propias «sensibilidades». En un coche nuevo, los cambios de temperatura o de terreno pasan casi desapercibidos. Pero en un coche con un historial de viajes complicados, el sistema es más frágil.

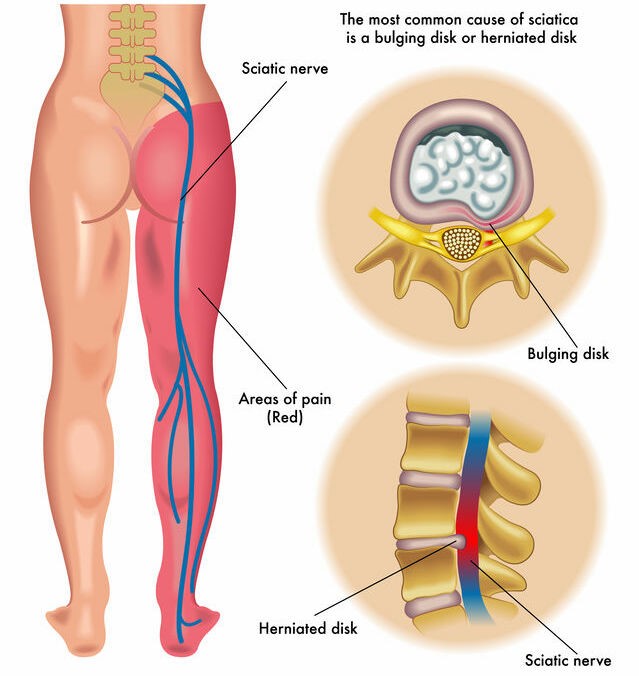
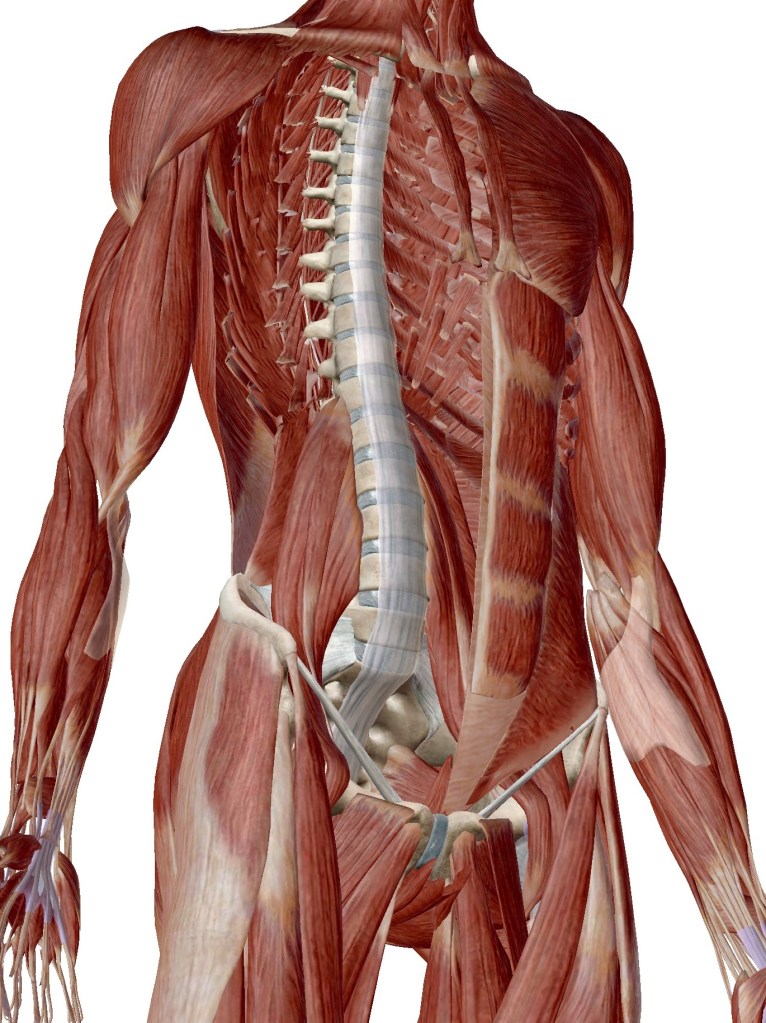
Para mis pacientes con artritis (el «desgaste de las bisagras»): La bajada de la presión atmosférica que traen las lluvias otoñales actúa directamente sobre las articulaciones. Piense en sus articulaciones como si fueran bisagras. Cuando la presión exterior baja, los tejidos inflamados dentro de la articulación tienden a expandirse ligeramente, ejerciendo más presión sobre la cápsula articular que está llena de terminaciones nerviosas sensibles al dolor. Es como si a una bisagra ya desgastada y que chirría, le añadiéramos humedad y un terreno inestable. El «chirrido» (el dolor) se nota más.
Para mis pacientes con fibromialgia (el «sistema de alarma hiperactivo»): En la fibromialgia, el sistema nervioso central —nuestro panel de control— está sensibilizado. Percibe estímulos normales (como el frío, los cambios de presión o incluso una brisa) como si fueran señales de peligro, activando la alarma del dolor. El otoño, con su inestabilidad, su humedad y su descenso térmico, es como una interferencia constante en ese panel de control, haciendo que las alarmas se disparen con mucha más facilidad. No es que el «fuego» (el daño) sea mayor, es que las «sensores de humo» están extremadamente sensibles.
Respecto al cambio de hora de otoño, aunque nos regala una hora más de descanso, supone un pequeño terremoto para nuestro reloj biológico interno, o ritmo circadiano.
La Importancia de la Melatonina: Con la tarde cayendo más pronto, nuestro cuerpo comienza a producir melatonina (la hormona del sueño) más temprano. Esto puede alterar profundamente nuestros patrones de sueño. Y el sueño reparador es, sin duda, el analgésico natural más poderoso que tenemos. Para una persona con fibromialgia o artritis, cuya calidad de sueño ya suele ser frágil, esta alteración es un golpe directo. Un mal descanso no solo aumenta la percepción del dolor al día siguiente, sino que reduce nuestra capacidad para manejarlo, nos vuelve más irritables y mina nuestra energía. Es un círculo vicioso: más dolor → peor sueño → más dolor.

Entre los consejos prácticos para navegar el Otoño con menos dolor conviene saber por qué ocurre es el primer paso. El segundo, y más importante, es saber qué podemos hacer al respecto. Y aquí, su papel es fundamental. Recuerde: la parte del médico la tiene que hacer el médico, pero la parte del paciente (estilo de vida) es tan o más importante.
También es importante controlar la luz y el sueño, La exposición a la luz matutina no es una cualquiera cosa. Aunque anochezca pronto, intente tomar al menos 15-20 minutos de luz solar directa por la mañana. Esto ayuda a reajustar su reloj interno y a regular la producción de melatonina para que no se active demasiado pronto.

Conviene mantener una rutina de sueño inflexible: Acuéstese y levántese a la misma hora, incluso los fines de semana. Su «sistema de alarma» necesita previsibilidad para calmarse. Así como crear un ritual relajante antes de dormir: Apague las pantallas una hora antes de acostarse. Lea un libro, escuche música tranquila o practique respiraciones profundas.
Mantenerse en movimiento no es sólo un mantra. El frío y la humedad invitan al sedentarismo, pero esto es justo lo que más empeora el dolor artrítico y la rigidez de la fibromialgia. Hay que hacer ejercicio en interior: No hace falta ir al gimnasio. Caminar en casa, subir y bajar escaleras, o seguir una rutina suave de pilates o yoga en una esterilla puede marcar una diferencia enorme.

Conservar el calor local: Aplicar una manta eléctrica o una bolsa de agua caliente en las articulaciones doloridas antes de moverse puede «preparar» las bisagras para la actividad, reduciendo la rigidez matutina.
No deje de lado la alimentación Otoñal. Aproveche los alimentos de temporada que son antiinflamatorios naturales. Aumente la Vitamina D, pues con menos sol, nuestros niveles de esta vitamina crucial para los huesos y el sistema inmunológico bajan. Consulte con su médico sobre la posibilidad de suplementarla. Incorpore calabazas, boniatos y frutos secos: Ricos en antioxidantes y magnesio, que ayudan a la función muscular y nerviosa.

Manténgase hidratado: Aunque no tenga tanto calor, su cuerpo necesita agua para que articulaciones y músculos funcionen bien.
Deben saber que el empeoramiento del dolor en otoño es real, pero no es una sentencia. Es un recordatorio de que nuestro cuerpo, como ese coche fiable pero con sus particularidades, necesita un cuidado extra según el «terreno» por el que circule.

Comprendiendo estos mecanismos y poniendo en práctica estas pequeñas pero poderosas estrategias, podemos trabajar juntos —médico y paciente— para que el cambio de estación no le robe su calidad de vida. El objetivo, como siempre, no es que desaparezca todo el dolor, sino que usted siga siendo el conductor de su propia vida, incluso cuando el camino se ponga resbaladizo.