El siempre complejo proceso diagnóstico de las enfermedades nos lleva, en infinidad de ocasiones, ante este dilema: lo que le sucede al paciente ¿es un síntoma de un cuadro más complejo o es la enfermedad en sí misma?

Este problema, que aparentemente es solo intelectual o, puramente, dialéctico, tiene una enorme importancia, pues nos acaba indicando el diagnóstico y el tratamiento.
Si el cuadro responde a un origen especifico, podemos buscar un tratamiento etiológico, buscar la causa y actuar sobre ella con cuidados, medicación o con intervencionismos más agresivos. Si es solo sintomático, nuestra actuación se orientará a limitar la repercusión sobre la calidad de vida, reducir su intensidad o frecuencia, o simplemente ayudar al paciente a entenderlo y sobrellevarlo.

La disfagia es la dificultad para la deglución. Es un cuadro relativamente frecuente, aumentando su prevalencia con la edad, afectando de forma enormemente importante sobre toda la esfera vital. No solo la alimentación, sino la salivación, la fonación, el uso de medicamentos y la propia autoestima.

Si se convierte en crónica o severa puede acarrear deshidratación, desnutrición y pérdida de peso, y el riesgo de afectación pulmonar, aspiraciones ocasionalmente graves con neumonías o colapsos.
El diagnóstico se basa en la historia clínica y en la exploración abarcando a toda la escala de profesionales, desde la asistencia primaria a especialistas como digestólogos, neurólogos, cirujanos digestivos y maxilofaciales, neurocirujanos y especialistas en dolor.

El esofagograma y la esofagoscopia suelen ser suficientes para confirmar el diagnóstico, aunque a veces son necesarias pruebas neurológicas, como potenciales evocados, videorradiología, estudios de presión o pH esofágicos.
La alteración de la deglución cursa con dolor. Me refiero a la odinofagia en la base de la lengua, faringe, mandíbula, orejas y cuello, hasta retroesternal, desde leve hasta dolor muy severo, penetrante.
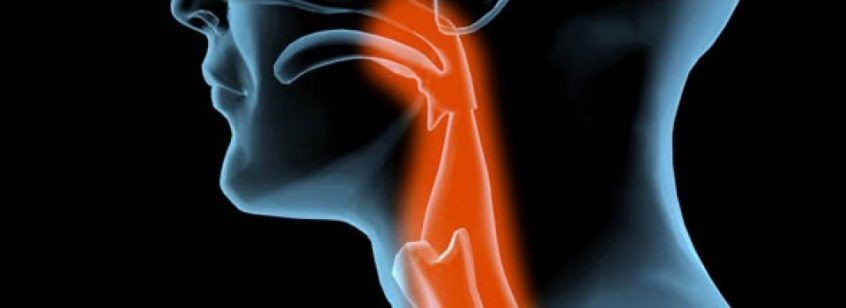
El proceso de la deglución es muy complejo. Tiene varias fases de arriba abajo: oral, faríngea y esofágica.
- La fase oral: engloba masticación, formación del bolo alimenticio y paso a faringe.
- La fase faríngea: precisa cierre de nasofaringe con el velo del paladar, elevación y cierre de la laringe con la epiglotis y cartílago tiroides, apertura del esfínter esofágico superior y contracción del músculo faríngeo, que proyectan el bolo al esófago e impiden su entrada en la vía respiratoria.
- La fase esofágica: se inicia con la llegada del bolo al esófago que lo conduce al estómago gracias a las contracciones peristálticas del primero y la relajación coordinada del esfínter esofágico inferior.
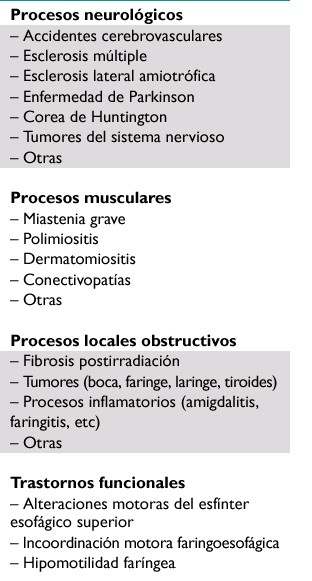
La etiología de la disfagia y la odinofagia es muy amplia y variada: desde causas neurológicas, como neuralgias de trigémino, hipogloso, glosofaríngeo, hasta síndrome de boca quemante. Pasando por enfermedades orgánicas, como acalasia, divertículos de Zenker, neoplasias, infecciones, osteofitos cervicales o bocio.

También se incluyen secundarismos por cirugía, radio o quimioterapia o enfermedades degenerativas neurológicas, demencias, miopatías, esclerosis múltiple, patología tiroidea o paraneoplásica.
El abordaje terapéutico incluye la actuación sobre los cuadros que lo originen si fueran tributarios de tratamiento médico o quirúrgico, infecciones, inflamaciones o tumores. Las afectaciones degenerativas o sistémicas pueden reconducirse a veces con tratamiento, mientras que la mayor parte de las veces serán necesarias medidas de tratamiento con neuromoduladores y de reeducación de los hábitos alimentarios y de la dieta que se emplea.

Cuando el problema depende de alteraciones neurológicas, como irritaciones médicas o traumáticas de la sensibilidad de cara y orofaringe, se hace necesario usar una terapia que reduzca frecuencia e intensidad de los paroxismos que acompañan a estas neuralgias como amitriptilina, pregabalina, lacosamida, eslicarbamacepina o topiramato y también la actuación con bloqueos o radiofrecuencia sobre los nervios trigémino, glosofaríngeo o hipogloso.

El dolor crónico necesita mucha paciencia y comprensión por parte de los pacientes y terapeutas. Y una actitud multidisciplinar a la hora de contemplar los cuadros y sus causas.
Tenemos que priorizar tanto la conservación de la vida como su calidad. Esta última es un concepto personal que debe individualizarse para conseguir que nuestros pacientes tengan un alivio cuanto mayor posible, pero también que aprendan a conocerse y a aprovechar los aspectos más favorables de sus vidas.

Siempre interesante y docente
Me gustaMe gusta
Leo y siempre ne apasiona!
Me gustaLe gusta a 1 persona