El dolor es una experiencia extremadamente compleja, lo hemos repetido hasta la saciedad en este blog.

El proceso diagnóstico viene siendo la conjunción de las percepciones y vivencias del paciente (los síntomas); el registro objetivo de los datos que encontramos en el mismo paciente (los signos), que forman parte de la exploración; y por último, la información que nos aportan pruebas de imagen o analíticas (las pruebas complementarias).
La mayoría de las veces este proceso es simple, los cuadros clínicos se relacionan inmediatamente: los síntomas, la exploración y el resto de los datos concuerdan inmediatamente y, por tanto, el diagnóstico es automático. Cuando esto sucede, si existe un tratamiento curativo, el círculo se puede cerrar de inmediato.

Sin embargo, en algunas ocasiones, el proceso diagnóstico se complica, los datos no concuerdan, son raros, atípicos, infrecuentes y la labor diagnóstica se convierte en una especie de investigación policial de una novela de Agatha Christie.
En las Unidades de Dolor, recibimos todo tipo de pacientes, casi todos acuden diagnosticados en busca de un tratamiento específico que no han podido facilitarle otr@s especialistas.
Y algunos pacientes vienen huérfanos de diagnóstico, después de haber recorrido multitud de consultas con la única certeza de su síntoma principal, el dolor.
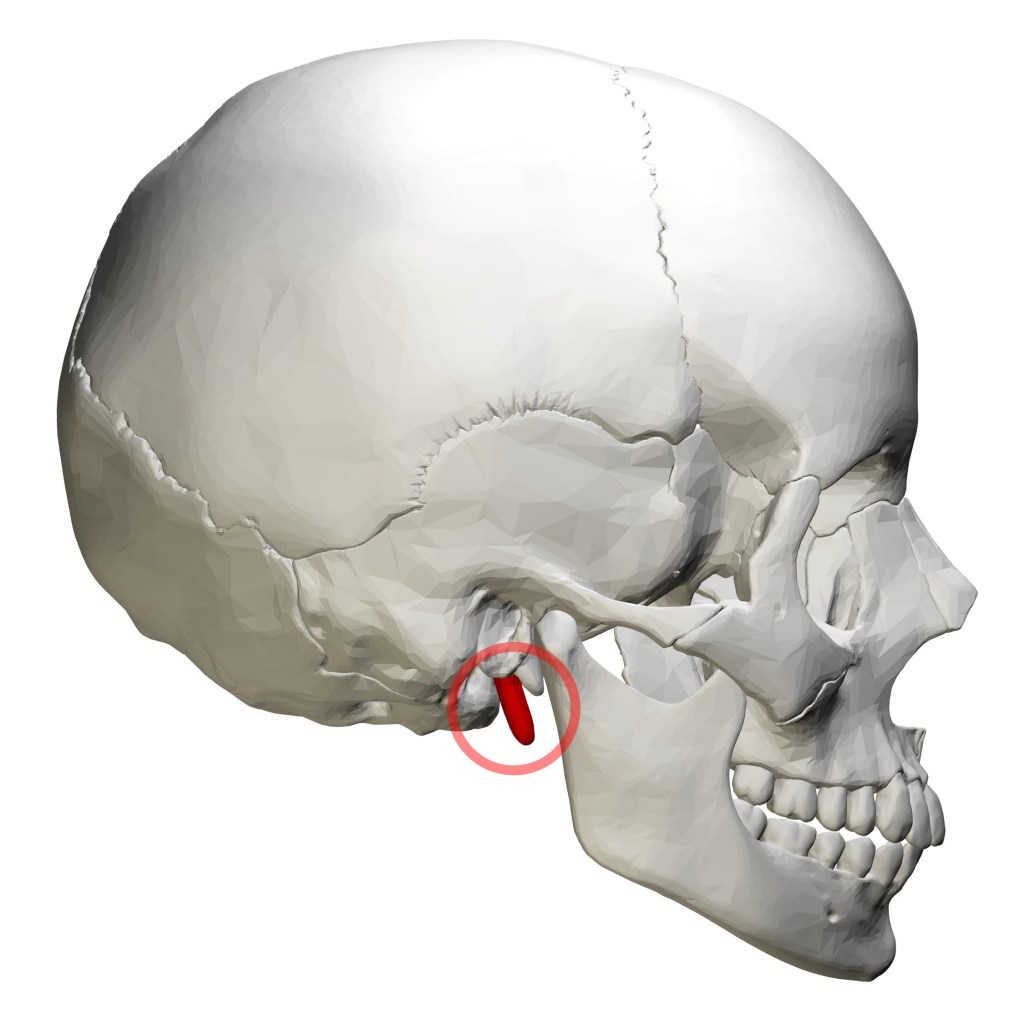
El síndrome de Eagle es uno de esos cuadros complejos, infrecuentes, que precisa de conocimiento, intuición y un punto de azar para poder identificarlo de manera certera.
Se caracteriza por dolor retro-mandibular inespecífico que se asocia a dolor al tragar y en la fonación que puede llegar a ser insufrible y que no se relaciona con nada, debido a la hipertrofia de la apófisis estiloides del hueso temporal

Sus dimensiones suelen ser de 2-2,5 cm y cuando sus dimensiones son mayores ocasiona problemas (o quizá los problemas den lugar a ese mayor crecimiento). Las pruebas son normales y el paciente se queja de un dolor difícil de explicar profundo, intermitente, que no es capaz de relacionar ni localizar claramente, que se alivia con antiinflamatorios de una forma no siempre completa.
El diagnóstico suele ser radiológico pero es preciso sospecharlo, aunque puede confundirse con un cuadro de neuralgia del glosofaríngeo, de hecho, el nervio pasa por la vecindad inmediata, no sería tampoco descartable que hubiera una irritación del glosofaríngeo igualmente.

El hueso temporal compite con el esfenoides en complejidad, lo podríamos comparar con las costas agrestes y tortuosas, repletas de acantilados y oquedades, como algunas de la costa Brava Baleares o el Cantábrico. Una de esas formaciones, a modo de columna, sería la protuberancia llamada apófisis estiloides.

El síndrome de Eagle es un alargamiento de esa apófisis estiloides del hueso temporal, un rabillo con calcificación del ligamento que lo une al hioides. El cuadro de dolor localizado en la faringe se acompaña también de cervicalgia y cefalea de difícil localización y caracterización.
Ocasionalmente el cuadro se extiende por el cuello, llegando a producir síntomas vegetativos como vértigos o síncopes, aunque la sintomatología puede ser muy inespecífica y difícil de relacionar o localizar, por lo que se suele derivar a los pacientes a las consultas de todo tipo de profesionales dentistas, neurólogos, psiquiatras, maxilofaciales…en un tortuoso camino de búsqueda de diagnóstico y tratamiento.

El tratamiento de elección suele ser la cirugía, recortándola desde el lateral del cuello y fue descrito por Loeser y Caldwell en 1942, junto al músculo esternocleidomastoideo, y hasta el hueso hioides. Eagle describió un abordaje desde dentro de la boca que actualmente está siendo reemplazada por medidas menos agresivas como la infiltración con anestésicos y esteroides y la radiofrecuencia, incluso la sección o fractura de la apófisis bajo sedación o anestesia.
El suelo de la boca es muy complejo pues, además de su papel estructural, participa de forma protagonista en el proceso de deglución y fonación, lo que hace que esta alteración anatómica se convierte en funcional y patológica.
Aunque el dolor es el síntoma más habitual puede ocasionalmente producir situaciones graves descritas en la literatura tras analizar en una autopsia las dimensiones de esta apófisis y que se relacionaron como posible causa de ese colapso debido a la muerte súbita, por irritación continua del nervio vago.
La llegada de una paciente a nuestra Unidad nos ha hecho, no sólo revisar el cuadro, sino buscar alternativas terapéuticas, como la radiofrecuencia pulsada localizada a nivel de la apófisis que, en una primera sesión, nos hace ser optimistas en cuanto al alivio de síntomas y esperanzados en el control del cuadro a medio plazo, aunque nuestra excelente relación con los equipos de maxilofacial nos permite tener el plan B revisado por si fuera necesario.

